שחלות פוליציסטיות הן הסיבה השכיחה ביותר לאי סדירות של הוסת ולהפרעות ביוץ בנשים בגיל הפריון. התסמונת מתבטאת בחוסר איזון הורמונלי.
פרופ’ מכטינגר מטפלת במרפאתה בנערות ובנשים עם שחלות פוליציסטיות.
על תסמונת השחלות הפוליציסטיות וכיצד לטפל בה –
תכנית “בוקר בריאות” (ערוץ 13 – 28.11.18)
פרופ’ מכטינגר מתארחת בתכנית “בוקר בריאות” בנושא תסמונת השחלות הפוליציסטיות: מה זה אומר? מה המאפיינים והכי חשוב – איך מטפלים?
לקריאה נוספת: טיפולי פוריות בנשים עם שחלות פוליציסטיות
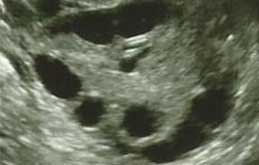
תמונת אולטראסאונד – שחלות פוליציסטיות
השחלות הן האיבר בגוף האשה בו מתפתחות הביציות. בגיל הפריון ממלאות השחלות תפקיד נוסף – ייצור הורמונים שמופרשים על ידי התאים המקיפים את הביציות. לכל אחד מהורמונים אלה תפקיד ייחודי:
א. אסטרוגן (הורמון המין הנשי העיקרי): חיוניותו מורגשת בכל שלבי ההתפתחות המינית של האשה. בשלב ההתבגרות המינית של הנערה, בתקופת התפתחות השדיים והופעת המחזור החודשי. בשלב שבו יש נסיונות להרות, תורם ההורמון להכנת רירית הרחם להשרשת העובר. במהלך החיים תפקידו לשמור על בריאות העצמות והפחתת הסיכון ללקות במחלות לב וכלי דם.
ב. פרוגסטרון: הורמון שמופרש בזמן הביוץ ועיקר חשיבותו – לשמש לעיבוי רירית הרחם, להשרשת העובר ברחם ולתקינות מהלך ההריון בשבועות הראשונים שלו ועד להתפתחות השלייה.
ג. טסטוסטרון (הורמון המין הזכרי): מיוצר ע”י השחלות בכמות קטנה מאוד. חשיבותו העיקרית היא בשמירה על בריאות העצם ועוררות החשק המיני.
ד. AHM – Anti Mullerian Hormone: הוא הורמון המופרש מהזקיקים הקטנים בשחלה וחיוני לגיוס הזקיק המוביל בו תתפתח הביצית שתבייץ. עודף של AHM מפריע לגיוס זקיק מוביל וגורם לחוסר ביוץ.
במצבים רגילים נשמר בגוף האישה איזון בין ארבעת ההורמונים האלה.
תסמונת השחלות הפוליציסטיות Poly Endocrine Metabolic Ovarian Syndrome PMOS (בעבר נקראה PCOS) – באה לביטוי בריבוי של זקיקים קטנים בשחלה, הגורמים להפרשה מוגברת של AHM, ובחוסר איזון בהפרשה של ארבעת ההורמונים הנ”ל. תסמונת השחלות הפוליציסטיות קיימת אצל 8% עד 13% מאוכלוסיית הנשים בגיל הפריון, ונחשבת לסיבה השכיחה ביותר לאי סדירות של מחזור הווסת ולהפרעות בביוץ. במרבית המקרים מלווה התופעה בעודף של הפרשת הורמונים זכריים (אנדרוגנים) הגורמים לעיתים לשיעור יתר (בפנים, בחזה, בבטן ובגב), לאקנה, לעור שומני או לחילופין להידלדלות שיער באזור המצח. לפעמים התופעה מלווה גם בהשמנת יתר.

הקריטריונים לזיהוי תסמונת השחלות הפוליציסטיות:
ב- 2003 פורסמו שלושה קריטריונים לזיהוי המקובלים בכל העולם והידועים בכינויים כ-“הקריטריונים של רוטרדם”.
לאבחנת התסמונת נדרשים קיומם של לפחות שניים מהם:
1. העדר וסת או אי סדירות של וסתות.
2. עודף הורמונים זכריים.
3. בבדיקת אולטראסאונד מבחינים בשחלה אחת לפחות שבהיקף שלה יש ריבוי זקיקים.
1. היעדר וסת ואי סדירות של וסתות:
הכוונה לקיום מרווחים של למעלה מ-35 יום בין הוסתות, או דימום וסתי שמגיע רק אחת למספר חודשים, או מצבים של העדר דימום וסתי ספונטני.
2. עודף הורמונים זכריים:
כ-70% מהנשים המאובחנות כבעלות שחלות פוליציסטיות סובלות משיעור יתר, הידלדלות שיער בקרקפת או מאקנה.
הטיפול מתבצע בעזרת גלולות למניעת הריון ובמידת הצורך בשילוב עם תכשיר נוסף, כשהמטרה היא להפחית את פעולת ההורמונים הזכריים (האנדרוגניים) בשחלות ולהגביל את פעילותם בזקיקי השערות.
שיפור בתסמינים יופיע על פי רוב לאחר שישה חודשי טיפול.
3. בדיקת אולטראסאונד:
על מנת להגדיר שחלות במראה פוליציסטי יש לראות באולטראסאונד וגינלי (דרך הנרתיק) לפחות שחלה אחת עם ריבוי זקיקים קטנים (19 זקיקים לפחות בגודל של 2-9 מ”מ) ו/או שחלה מוגדלת שנפחה גדול מ- 9 סמ”ק.
תסמונת השחלות הפוליציסטיות אצל נערות ומתבגרות:
לגבי נערות בגיל ההתבגרות, חשוב להבהיר שהקריטריונים הנ”ל לאבחנה עלולים לבלבל מאחר ולעיתים הם דומים לסימנים המאפיינים התבגרות מינית נורמלית.
היעדר וסת למשך ארבעה חודשים רצופים ויותר במתבגרת מחייב בירור.
אקנה נפוץ מאוד בגיל ההתבגרות ולכן אינו משמש כסממן כשהוא עומד בפני עצמו.
כאשר מתעורר חשד אצל מתבגרת לאפשרות קיומה של תסמונת השחלות הפוליציסטיות, מומלץ להפנותה לרופא/ת נשים מומחה/ית בתחום לבדיקה מסודרת.
מומלץ להמשיך ולעקוב אחר נערות ונשים עם תסמונת השחלות הפוליציסטיות – PMOS – בשל הסיכון של חלקן לפתח בגיל מבוגר יותר סינדרום מטבולי כדלהלן:
היבטים מטבוליים של תסמונת השחלות הפוליציסטיות:
נשים עם תסמונת השחלות הפוליציסטיות, במיוחד כאלה עם עודף משקל, נמצאות בסיכון מוגבר לפתח במהלך החיים תסמונת מטבולית המתבטאת בשומנים מוגברים בדם, ביתר לחץ דם ובשיבושים במשק הסוכר בגוף (כמו עמידות לאינסולין וסכרת). על מנת להעריך את מידת חשיפתן לסיכון זה, מומלץ להקפיד לבצע בדיקות דם הכוללות: גלוקוז בצום/העמסת סוכר, פרופיל שומנים בדם, רמת אינסולין בצום, מעקב לחץ-דם ומעקב אחרי המשקל.
נמצא ששילוב בין שינוי משמעותי בהרגלי האכילה, פעילות גופנית מסודרת וטיפול תרופתי להגברת הרגישות לאינסולין, יש בו כדי לסייע בטיפול בהפרעות ההורמונליות המוזכרות.
הקריטריונים המקובלים הנ”ל עודכנו לאחרונה בפרוייקט חשוב שתוצאותיו פורסמו בספרות המקצועית בסוף שנת 2018, ושכלל שיתוף של מומחים מ-70 מדינות בעולם, בפרוייקט מרשים זה, אשר הוצג לאחרונה בכנס בו השתתפתי, גובשו המלצות כיצד לטפל הן בנערות ומתבגרות והן בנשים שמעוניינות להרות או בנשים שאינן מעוניינות להרות בטווח המיידי.
לקריאה נוספת: טיפולי פוריות בנשים עם שחלות פוליציסטיות
חשוב:
כל המידע באתר זה נועד להשכלה כללית בלבד ואינו מהווה ייעוץ רפואי. אין ליטול תכשיר רפואי כלשהו ואין לבצע כל פעולה רק על סמך המידע שמופיע באתר זה. כל בעיה רפואית מחייבת פנייה והתייעצות עם רופא מומחה.